La lombalgia, cioè il dolore alla regione lombare della colonna vertebrale, è tra le più frequenti cause di assenza dal lavoro ed ha pertanto un’elevata incidenza socio-economica. È spesso indicata con la terminologia inglese low back pain e circa l’80% della popolazione ne è colpito almeno una volta durante la vita. I rischi occupazionali di lesioni al rachide riguardano soprattutto gli addetti ai lavori pesanti che comportano sollevamenti ripetuti e rotazioni del rachide; anche la posizione seduta prolungata e la guida per molte ore, possono essere implicate nell’origine del dolore lombare.
Premesse anatomiche alla base della lombalgia
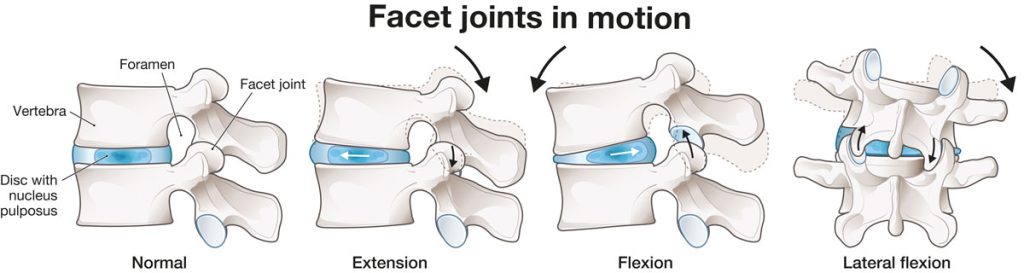
Le vertebre sono separate dai dischi intervertebrali, strutture fibrocartilaginee che tollerano bene i carichi assiali simmetrici, ma resistono male alle pressioni asimmetriche prolungate e ai movimenti di torsione.
La malattia degenerativa del disco è caratterizzata dalla perdita di idratazione, che porta a una riduzione dell’altezza, della resistenza e dell’elasticità dei dischi. Nel tempo, ciò provoca vari gradi di instabilità segmentale. Spesso si sviluppano fessure radiali dell’anello fibroso, che possono progredire fino all’ernia discale.
I fattori principali che causano la malattia degenerativa del disco e dell’artrosi che ne consegue, sono l’invecchiamento e i fattori meccanici, statici e dinamici. I fattori dinamici (legati al movimento) sembrano avere un’importanza nettamente prevalente rispetto a quelli statici (legati alla forza di gravità). Di ciò si ha conferma nel fatto che patologie vertebrali simili a quelle dell’uomo (artrosi deformante, ernia del disco) si riscontrano negli animali quadrupedi, nei quali la colonna ha una disposizione orizzontale.
Cause del mal di schiena
Nel 90% dei casi, il mal di schiena è di origine meccanica o muscolo-scheletrica. Il meccanismo patogenico più comune è l’instabilità meccanica della colonna vertebrale, dovuta alla disattivazione dei sistemi stabilizzatori antigravitazionali. Questa instabilità porta progressivamente alla degenerazione dei dischi e delle ossa (spondiloartrosi), insieme a profonde alterazioni strutturali e funzionali delle componenti muscolari, legamentose e miofasciali.
I dischi più frequentemente coinvolti sono quelli tra la quarta e la quinta vertebra lombare (L4-L5) e tra la quinta vertebra lombare e la prima vertebra sacrale (L5-S1).
Il mal di schiena può essere classificato in tre categorie in base alla causa:
- Meccaniche: includono cause muscoloscheletriche non specifiche, compressione delle radici nervose, degenerazione discale, patologie articolari o fratture vertebrali.
- Non meccanico: dovuto a tumori, condizioni infiammatorie (come la spondiloartrite) o infezioni.
- Riferito dagli organi interni: ad esempio, colica biliare, calcoli renali o infezioni e aneurisma aortico.
Il mal di schiena di origine meccanica può anche essere aggravato da anomalie congenite quali:
- Sacralizzazione dell’ultima vertebra lombare (fusione con la prima vertebra sacrale)
- Spondilolisi (mancata fusione di parte dell’arco vertebrale posteriore)
- Spondilolistesi (scivolamento in avanti di un corpo vertebrale su un altro)
- Sinostosi (fusione di due o più vertebre).
Durata del mal di schiena
Nell’85-90% dei casi, i sintomi si risolvono entro circa tre mesi. Tuttavia, il 40-50% di questi pazienti sperimenterà episodi ricorrenti.
Diagnosi
Dal punto di vista clinico, il dolore lombare può essere distinto non solo in base alla durata (acuto, ricorrente o cronico), ma anche in base a due meccanismi fondamentali: dolore neuropatico e dolore non neuropatico. Il dolore non-neuropatico ha origine dalle strutture del rachide sensibili al dolore, innervate dal nervo seno-vertebrale di Luschka. Il dolore prodotto dalla stimolazione meccanica delle terminazioni nervose e dalla flogosi locale è causa di spasmo muscolare riflesso. Il dolore neuropatico ha invece una distribuzione lungo il decorso del nervo le cui radici sono interessate dalla compressione ed è spesso accompagnato da alterazioni dei riflessi e della sensibilità.
La diagnosi si basa sulla storia clinica, sull’esame obbiettivo e sulle indagini strumentali, come radiografie, TC, risonanza magnetica, elettromiografia.
Terapia acquatica
La terapia acquatica può svolgere un ruolo nella fase iniziale dolorosa, ma è essenziale sottolineare che il dolore lombare deriva principalmente dall’instabilità spinale nell’ambiente gravitazionale terrestre. L’obiettivo deve quindi essere quello di ristabilire la stabilità e l’allineamento dei vari segmenti vertebrali e per far questo è necessario che non ci sia l’intervento di stabilizzatori artificiali come l’acqua. Infatti tutto ciò che stabilizza artificialmente, destabilizza. La presenza dell’acqua inoltre riduce il carico che è invece un elemento indispensabile per riattivare i meccanismi che ne consentano la corretta gestione in modalità automatico-riflessa.
Trattamento causale delle lombalgie recidivanti con il RivaMethod
L’High Frequency Proprioceptive Training (HPT) secondo il Riva Method è in grado di interrompere in modo naturale il processo patogeno che aumenta progressivamente l’instabilità meccanica della colonna vertebrale. Favorisce il recupero della stabilità su base propriocettiva riflessa e il riallineamento corretto dei vari segmenti vertebrali. Studi recenti hanno dimostrato che l’instabilità in appoggio monopodalico, da carenza di controllo propriocettivo, è altamente predittiva del rischio di lombalgia. Come controprova è stato dimostrato che il miglioramento dalla stabilità monopodalica basata sul controllo propriocettivo riduce del 77.8% le lombalgie.
È facile comprendere il significato di questi dati: una colonna non può essere stabile se non appoggia su un bacino stabile, che deve a sua volta poter contare sulla stabilità dell’appoggio monopodalico. La stabilità e quindi il benessere del rachide nascono dalla qualità dell’interazione del piede con il terreno.
Il Riva Method è un potente attivatore della stabilità del sistema piede-arto inferiore-bacino-colonna. Due sedute settimanali di 45 minuti ciascuna con il sistema Delos per 12 settimane è in grado di risolvere il problema in quasi l’80% dei casi. Sarà poi sufficiente un ciclo di 6-8 settimane all’anno per mantenere e continuare a migliorare i risultati. Lo stesso programma rappresenterà la miglior prevenzione del rischio caduta attualmente possibile.