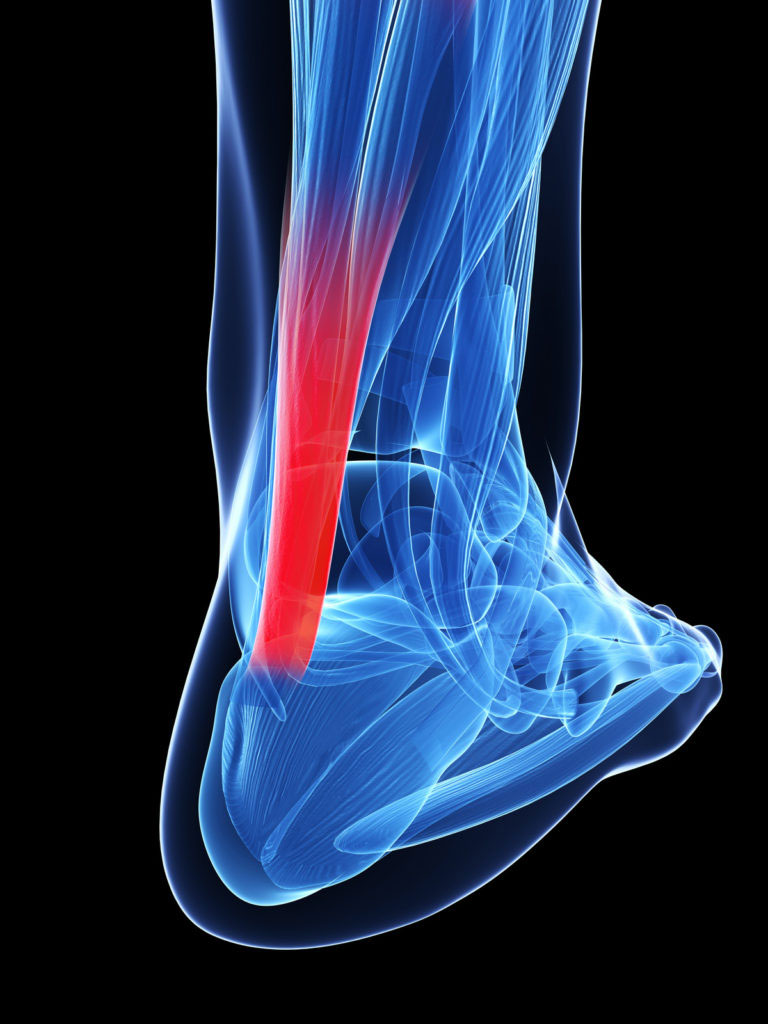
Cos’è?
La tendinite di Achille, più precisamente denominata tendinopatia di Achille, è una lesione da sovraccarico, caratterizzata sia da infiammazione che da degenerazione del tendine. Si sviluppa quando c’è uno squilibrio tra il carico meccanico esercitato sul tendine e la tolleranza strutturale del tendine stesso.
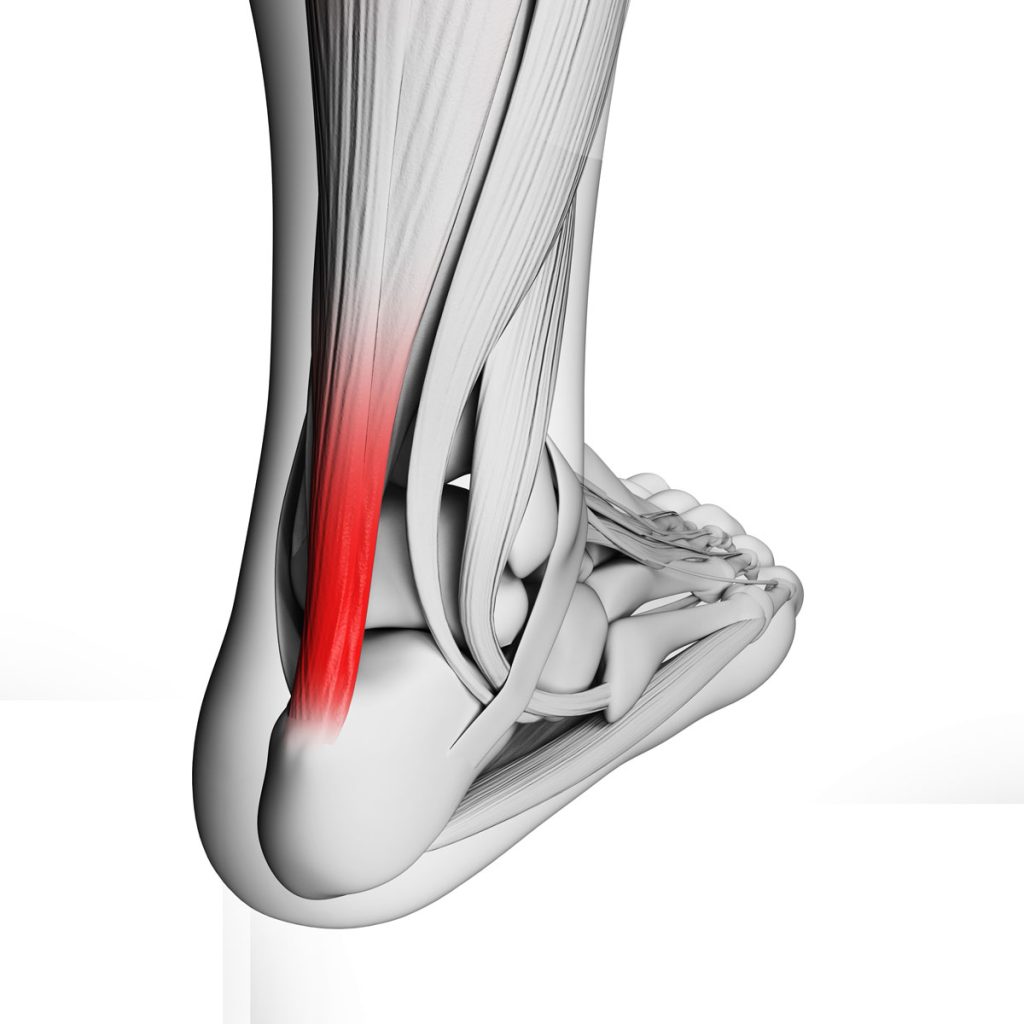
Anatomia
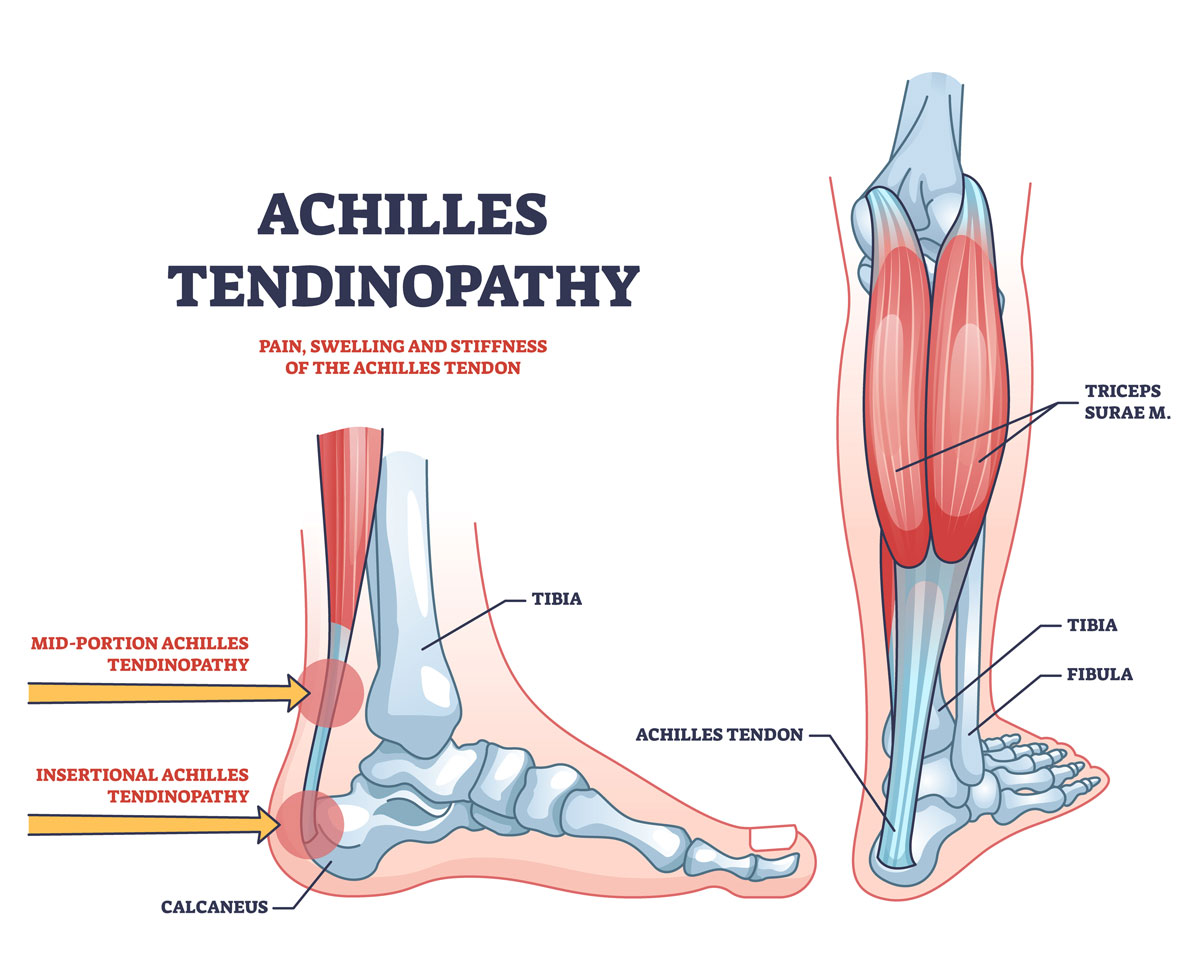
Il tendine di Achille collega i muscoli del polpaccio (il gastrocnemio e il soleo) all’osso del tallone (calcagno). In un adulto medio, misura circa 15 cm di lunghezza e 5-6 mm di spessore.
Mentre scende, il tendine si restringe prima di allargarsi nuovamente in prossimità della sua inserzione. In genere, raggiunge il punto più stretto a circa 4 cm sopra la tuberosità calcaneare.
Appena prima dell’inserimento nell’osso calcaneare, è presente una piccola borsa sinoviale (la borsa retrocalcaneare) piena di liquido, che riduce l’attrito tra le strutture anatomiche adiacenti.
Determinanti finali
- Determinante estrinseco: l’entità e la frequenza dello stress meccanico generato dall’interazione tra piede e suolo. Lo stress può essere impulsivo (grandi forze di trazione applicate in un tempo molto breve con un elevato potenziale di lesione) o ripetitivo (forze di trazione medie che singolarmente potrebbero non causare danni ma che, se ripetute decine di migliaia di volte, possono superare la tolleranza del tendine).
- Determinante intrinseco: la ridotta tolleranza strutturale del tendine al carico meccanico, un problema sempre più comune dovuto all’invecchiamento, alle condizioni metaboliche o a lesioni pregresse.
Fattori estrinseci
- Qualità e design delle calzature
- Superfici di allenamento e competizione
Fattori intrinseci
- Disturbi metabolici, che possono favorire l’infiammazione locale
- Danni ai tendini causati dai farmaci
- L’invecchiamento, che riduce il metabolismo del collagene, diminuisce il contenuto cellulare, aumenta la matrice extracellulare e riduce la tolleranza allo stress meccanico.
- Anni di attività agonistica
- Alterazioni biomeccaniche, come l’eccessiva pronazione del piede durante la corsa, che sottopone il tendine di Achille a uno stress eccessivo.
Una tendinopatia persistente del tendine d’Achille può progredire fino alla tendinosi, una condizione degenerativa che può portare alla rottura del tendine a causa della perdita di resistenza meccanica.
La tendinopatia achillea può verificarsi sia nell’inserzione del tendine sull’osso del tallone (tendinopatia achillea inserzionale) sia nella porzione centrale, in genere 3-6 cm sopra il tallone, un’area con un apporto sanguigno relativamente scarso e quindi più vulnerabile alla degenerazione.
Diagnosi
La diagnosi è sia clinica che basata sull’imaging. La valutazione clinica comprende la palpazione e il test di pressione della regione achillea, del complesso gastrocnemio-soleo e dell’inserzione tendinea. Le valutazioni chiave includono l’elasticità muscolo-tendinea, la forza, il dolore locale, il gonfiore e l’ispessimento tendineo.
Gli esami diagnostici per immagini che supportano la diagnosi includono ecografia, radiografia e risonanza magnetica. Senza un trattamento adeguato, il processo infiammatorio può diventare cronico, portando spesso a calcificazioni inserzionali visibili con gli esami diagnostici per immagini.
Trattamento
Il tempo di guarigione dipende dall’età del paziente, dalla durata dei sintomi e dall’aderenza al trattamento. Il recupero può richiedere da due mesi a un anno.
Il trattamento convenzionale comprende:
- Riposo
- Ghiaccio
- Terapie fisiche antinfiammatorie, come la terapia laser YAG ad alta potenza o la terapia TECAR, che riducono l’infiammazione, alleviano il dolore e distendono le contratture muscolari.
La terapia con onde d’urto merita una menzione speciale. Utilizzata originariamente negli anni ’90 per il trattamento dei calcoli renali, oggi è ampiamente applicata alle tendinopatie, alla guarigione ritardata delle fratture ossee, alla fibrosi muscolare e all’osteonecrosi. I suoi benefici vanno oltre il sollievo dal dolore e gli effetti antinfiammatori: la stimolazione della neoangiogenesi (formazione di nuovi vasi sanguigni) svolge un ruolo centrale nella guarigione dei tendini.
Il Riva Method
I trattamenti antinfiammatori aiutano a gestire i sintomi, ma non risolvono la causa alla radice del problema.
Se paragoniamo la tendinopatia a un incendio alimentato da una fuga di gas, le terapie antinfiammatorie agiscono come estintori: riducono le fiamme ma non interrompono l’alimentazione del combustibile. Per spegnere completamente l’incendio, è necessario eliminarne la fonte.
Il Riva Method agisce direttamente sulle cause che determinano la tendinopatia achillea. Agisce su entrambi i fattori determinanti:
- Riduce lo stress meccanico generato ad ogni appoggio del piede, diminuendo così la tensione sul tendine.
- Aumenta la resilienza del tendine, migliorandone la tolleranza sia ai carichi meccanici impulsivi che ripetitivi.
Questo doppio effetto elimina progressivamente l’infiammazione e previene le recidive. In pratica, il tendine diventa più forte e resistente pur essendo sottoposto a livelli di stress inferiori.
Il recupero richiede da 2 a 6 mesi di allenamento sistematico con il sistema Delos, seguendo il Riva Method. I casi cronici che persistono da anni possono richiedere più tempo, poiché i cambiamenti strutturali di lunga data nel tessuto tendineo e nella regione di inserzione richiedono un tempo di rimodellamento più lungo.